

 App my Santa Maria
App my Santa Maria
O insuflador-exsuflador mecânico ou equipamento de tosse assistida, é um dispositivo não invasivo amplamente utilizado na reabilitação respiratória para promover a remoção eficaz de secreções brônquicas em pessoas com compromisso da musculatura expiratória. A sua principal finalidade é simular uma tosse fisiológica, contribuindo para a prevenção de infeções respiratórias, redução de internamentos e melhoria da autonomia e qualidade de vida. O enfermeiro especialista em enfermagem de reabilitação assume um papel central na avaliação, implementação, monitorização e ensino da técnica.
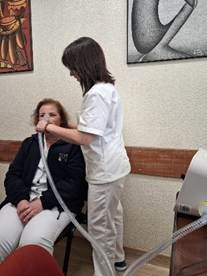
O equipamento funciona através da aplicação de uma pressão positiva (insuflação), seguida rapidamente de pressão negativa (exsuflação), gerando um fluxo expiratório elevado semelhante ao da tosse natural. Pode ser utilizado em modo manual ou automático, com parâmetros ajustáveis de acordo com as necessidades clínicas.
A utilização do insuflador-exsuflador deve basear-se em critérios clínicos bem definidos. Está indicado em pessoas com doenças neuromusculares, lesões neurológicas, deformidades da caixa torácica ou outras condições que comprometam a força muscular respiratória, resultando em tosse ineficaz e dificuldade em eliminar secreções. É particularmente relevante em casos de infeções respiratórias recorrentes associadas à incapacidade de mobilização de secreções por métodos convencionais.
Devem ainda ser considerados o volume e a viscosidade das secreções, bem como a capacidade cognitiva e o nível de colaboração da pessoa para a realização segura do procedimento.
O uso do insuflador-exsuflador está contraindicado em situações como pneumotórax não tratado, hemoptise ativa, instabilidade hemodinâmica e lesão torácica aguda. Pessoas com hipertensão intracraniana ou antecedentes de barotrauma pulmonar exigem avaliação criteriosa, dado o risco potencial de agravamento clínico. A decisão terapêutica deve resultar sempre de uma análise individualizada dos riscos e benefícios.
A medição do Pico de Fluxo de Tosse (PCF) é um parâmetro fundamental para determinar a necessidade e a eficácia do equipamento. Segundo Chatwin (2009), num adulto, considera-se: PCF normal > 360 L/min; tosse eficaz > 270 L/min; tosse comprometida entre 160–270 L/min; e tosse ineficaz < 160 L/min. Valores inferiores a 270 L/min indicam risco aumentado de retenção de secreções.
O enfermeiro deve avaliar o PCF em diferentes momentos, como em repouso e após técnicas de reabilitação respiratória, interpretando os resultados de acordo com a situação clínica e ajustando a intervenção terapêutica.
A definição dos parâmetros deve ser progressiva e individualizada, considerando diagnóstico, idade, tolerância e condição clínica:
A eficácia do procedimento depende do respeito pelos princípios de conforto, segurança e técnica adequada. A escolha da interface (máscara facial, bucal, cânula de traqueostomia ou tubo orotraqueal) deve garantir boa adaptação e vedação eficaz.
O posicionamento ideal é sentado ou em semi-Fowler, favorecendo a expansão torácica. Antes de iniciar, deve-se explicar o procedimento à pessoa, reduzindo ansiedade e promovendo colaboração. Assegurar condições de segurança, e garantir o jejum.
Durante a aplicação, o enfermeiro pode associar técnicas manuais de assistência à tosse e manter monitorização contínua de sinais vitais, saturação de oxigénio, tolerância, presença e características das secreções. Perante sinais de desconforto ou instabilidade, os parâmetros devem ser ajustados ou o procedimento interrompido.
Uma abordagem centrada no doente e cuidador promove adesão terapêutica, segurança e melhores resultados clínicos e inclui:
O registo rigoroso após cada intervenção é essencial para garantir continuidade e qualidade dos cuidados. Devem ser documentados: parâmetros utilizados, número de ciclos, resposta clínica, necessidade de oxigénio suplementar, características das secreções e eventuais intercorrências. Estes dados facilitam a comunicação multidisciplinar e fundamentam decisões terapêuticas futuras.
A aplicação do insuflador-exsuflador mecânico, baseada em critérios clínicos rigorosos, avaliação adequada do pico de tosse e parametrização individualizada, constitui uma intervenção diferenciadora na prática do Enfermeiro especialista em Enfermagem de Reabilitação. Integrado num plano global que inclui exercícios respiratórios e técnicas de controlo ventilatório, este recurso promove eficácia na remoção de secreções, reduz complicações e contribui significativamente para a qualidade de vida da pessoa.
Chatwin, M. (2009). Mechanical aids for secretion clearance. International Journal of Respiratory Care, Autumn/Winter, 50.
Chatwin, M., & Wakeman, R. H. (2023). Mechanical insufflation-exsufflation: Considerations for improving clinical practice. Journal of Clinical Medicine, 12(7), 2626. https://doi.org/10.3390/jcm12072626
Costa, A. D. C. C. C. da. (2019). Os ganhos da intervenção de enfermagem de reabilitação às pessoas em cuidados intensivos com necessidade de limpeza das vias aéreas e utilização de insuflador-exsuflador mecânico (Dissertação de mestrado em Enfermagem de Reabilitação). Escola Superior de Saúde do Instituto Politécnico de Setúbal.
Ordem dos Enfermeiros — Mesa do Colégio da Especialidade de Enfermagem de Reabilitação. (2018). Guia orientador de boas práticas: Reabilitação respiratória. Ordem dos Enfermeiros. ISBN 978-989-8444-41-7
Philips Respironics. (2014). CoughAssist E70 provider brochure [Brochura técnica]. Philips Healthcare

A ansiedade e a dor no utente pediátrico em contexto hospitalar constituem desafios relevantes para a prática de enfermagem, com impacto direto na experiência da criança, na adesão aos cuidados e na eficácia das intervenções terapêuticas (Eijlers et al., 2021; Coulter, 2020). A hospitalização é frequentemente vivida como um momento de elevado stress, associado ao medo, à dor e ao ambiente desconhecido, exigindo dos enfermeiros uma abordagem sistemática, humanizada e centrada na criança e na família (Diogo et al., 2016; Eijlers et al., 2019). Neste contexto, as intervenções não farmacológicas assumem um papel fundamental enquanto boas práticas em enfermagem, ao promoverem o conforto, a redução do sofrimento e a participação ativa do utente pediátrico no processo de cuidados (Uman et al., 2019; Bernaerts et al., 2022). Entre estas, destaca-se a realidade virtual (RV) como uma estratégia inovadora, segura e baseada na evidência, com eficácia comprovada na redução da dor e da ansiedade durante procedimentos invasivos (Tas et al., 2022; Reitze et al., 2024). A sua integração na prática clínica contribui para a humanização dos cuidados, para a melhoria contínua da qualidade e para o alinhamento com os padrões de qualidade dos cuidados de enfermagem em pediatria (OE, 2011; APED, 2018).
O controlo adequado da dor e da ansiedade em utentes pediátricos é um componente essencial da prática de enfermagem de qualidade (Eijlers et al., 2019). As intervenções não farmacológicas, incluindo a utilização de RV, funcionam como ferramentas de distração, desviando a atenção do estímulo doloroso e reduzindo a ansiedade associada (Jung et al., 2021). A integração de RV nos procedimentos de enfermagem deve ser orientada por evidências científicas, critérios de elegibilidade definidos e procedimentos padronizados. Neste sentido foi elaborado o projeto no Departamento de Pediatria intitulado Gestão da Ansiedade do Utente Pediátrico com Recurso à Realidade Virtual, com o principal objetivo de promover práticas de enfermagem seguras, humanizadas e centradas na criança e família, com recurso à RV (OE, 2011; APED, 2018).
A implementação da RV como boa prática assenta em evidências de eficácia e segurança (Eijlers et al., 2019): estudos clínicos randomizados demonstram que a RV pode reduzir significativamente a ansiedade em crianças submetidas a procedimentos hospitalares dolorosos, como venopunções (Walther-Larsen et al., 2019). Assim, foram definidos os seguintes objetivos específicos: (1) capacitar os enfermeiros para a utilização dos óculos de RV durante procedimentos dolorosos; (2) uniformizar as práticas clínicas e a avaliação da perceção dos profissionais relativamente à sua utilização (Paixão, 2010; Knight et al., 2018; Singh, 2018).
Estabeleceram-se indicadores de monitorização relacionados com a adesão das crianças à RV e com a formação e competência dos enfermeiros. A intervenção é dirigida a crianças com idade igual ou superior a cinco anos, submetidas a procedimentos de venopunção com duração inferior a 15 minutos, mediante consentimento informado, respeitando critérios de segurança e adequação clínica (Chan et al., 2019; Sharar, 2018). São ainda consideradas contraindicações clínicas, nomeadamente história de epilepsia, perturbações psiquiátricas, traumatismos craniofaciais, défices sensoriais e sintomas de náuseas ou vómitos, de forma a garantir a segurança da intervenção (Paixão, 2010; Knight et al., 2018; Chan et al., 2019).
A implementação da RV foi orientada por um Guia de Boas Práticas estruturado em diferentes etapas da intervenção:
A utilização sistemática de RV como intervenção não farmacológica está alinhada com uma abordagem centrada no utente e baseada em evidência, promovendo a humanização dos cuidados de saúde pediátrica (Eijlers et al., 2019).
Bernaerts, I., et al. (2022). Virtual reality for distraction in pediatric pain and anxiety: A systematic review. Journal of Pediatric Nursing, 62, 1–10. https://doi.org/10.1016/j.pedn.2021.10.003
Chan, E. A., Chung, J. W., Wong, T. K., Lien, A. S., & Yang, J. C. (2019). Application of virtual reality in pediatric patients: A review of current evidence. Journal of Clinical Nursing, 28(3–4), 345–356. https://doi.org/10.1111/jocn.14605
Coulter, A. (2020). Patient engagement—what works? Journal of Ambulatory Care Management, 43(2), 87–95. https://doi.org/10.1097/JAC.0000000000000328
Diogo, P., Rodrigues, J., & Cardoso, D. (2016). Intervenções de enfermagem na redução da ansiedade em contexto pediátrico. Revista de Enfermagem Referência, 4(10), 45–52. https://doi.org/10.12707/RIV16005
Eijlers, R., Utens, E. M. W. J., Staals, L. M., de Nijs, P. F. A., Berghmans, J. M., Wijnen, R. M. H., & Hillegers, M. H. J. (2019). Systematic review and meta-analysis of virtual reality in pediatrics: Effects on pain and anxiety. Anesthesia & Analgesia, 129(5), 1344–1353. https://doi.org/10.1213/ANE.0000000000004165
Eijlers, R., et al. (2021). Virtual reality exposure before elective day care surgery to reduce anxiety and pain in children: A randomized controlled trial. Journal of Clinical Medicine, 10(3), 1–12. https://doi.org/10.3390/jcm10030425
Jung, J., et al. (2021). The effect of virtual reality distraction on pain and anxiety during medical procedures: A meta-analysis. Pain Management Nursing, 22(4), 456–465. https://doi.org/10.1016/j.pmn.2021.02.003
Knight, C., et al. (2018). Safety considerations in the use of virtual reality in pediatric care. Pediatric Health, Medicine and Therapeutics, 9, 45–52. https://doi.org/10.2147/PHMT.S146513
Ordem dos Enfermeiros. (2011). Padrões de qualidade dos cuidados de enfermagem. Lisboa: Ordem dos Enfermeiros.
Paixão, A. (2010). Intervenções não farmacológicas no controlo da dor em pediatria. Lisboa: Lusociência.
Reitze, M., et al. (2024). Emerging applications of virtual reality in pediatric healthcare. Children, 11(2), 1–15. https://doi.org/10.3390/children11020123
Sharar, S. R. (2018). Applications of virtual reality in pain management. Current Opinion in Anaesthesiology, 31(5), 623–628. https://doi.org/10.1097/ACO.0000000000000633
Singh, A. (2018). Virtual reality in healthcare: Applications and limitations. BMJ Innovations, 4(1), 33–39. https://doi.org/10.1136/bmjinnov-2017-000239
Tas, F., et al. (2022). The effect of virtual reality on pain and anxiety in children during invasive procedures: A randomized controlled trial. Journal of Pediatric Surgery, 57(6), 1234–1240. https://doi.org/10.1016/j.jpedsurg.2021.12.012
Uman, L. S., Chambers, C. T., McGrath, P. J., & Kisely, S. (2019). Psychological interventions for needle-related procedural pain and distress in children and adolescents. Cochrane Database of Systematic Reviews, 2019(10), CD005179. https://doi.org/10.1002/14651858.CD005179.pub4
Walther-Larsen, S., et al. (2019). Immersive virtual reality for pediatric procedural pain: A randomized clinical trial. Journal of Pediatric Psychology, 44(6), 735–746. https://doi.org/10.1093/jpepsy/jsz030
Associação Portuguesa de Enfermeiros de Pediatria. (2018). Recomendações para a prática de enfermagem pediátrica. Lisboa: APED.