

 App my Santa Maria
App my Santa Maria
Andreia Rocha, Enfermeira Especialista em Enfermagem Comunitária, Centro Ambulatório – Hospitais de Dia ULS Santa Maria
O cuidado integrado à pessoa com doença oncológica constitui um modelo que dá resposta à complexidade da mesma, às necessidades das pessoas e famílias e aos múltiplos contextos ao longo do continuum oncológico (Fig. 1). Pressupõe uma visão longitudinal, desde a prevenção até à sobrevivência, cuidados paliativos e fim de vida. Compreender a dinâmica deste continuum significa constatar que as necessidades evoluem e exigem respostas diferenciadas e flexíveis.
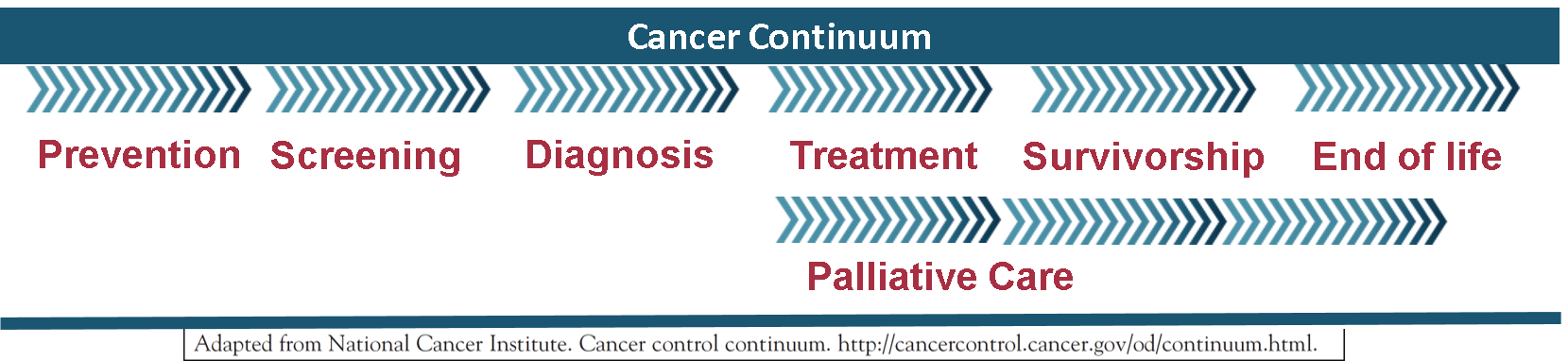
Fig. 1 – Fases do Continuum Oncológico
Atender às necessidades pressupõe a compreensão dos determinantes sociais da saúde (DSS). Segundo a Organização Mundial da Saúde este conceito é definido como as condições em que as pessoas nascem, crescem, vivem, trabalham e envelhecem, incluindo o funcionamento dos sistemas de saúde. Os DSS englobam condições biológicas, comportamentais, sociais, económicas e ambientais (Fig. 2) que influenciam o estado de saúde ao longo da vida. Desta forma, constituem um conjunto de fatores que influenciam o estado de saúde, o risco individual de doença e como esta se manifesta, assim como os resultados clínicos (Abreu, 2023).
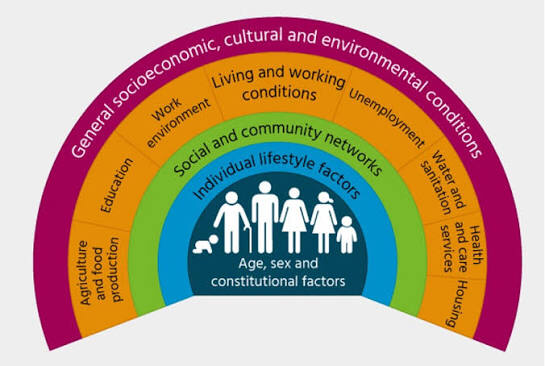
Fig. 2 – Determinantes Sociais da Saúde (Dahlgren & Whitehead, 1991)
No contexto da doença oncológica, a compreensão dos DSS assume particular relevância, uma vez que a mesma resulta de uma interação complexa entre fatores biológicos, comportamentais, sociais e ambientais, que se expressam de forma desigual ao longo do continuum. Os DSS condicionam não apenas a probabilidade de desenvolver doença oncológica, como o acesso ao diagnóstico precoce, a qualidade do tratamento e a sobrevivência (Tucker-Seeley et al, 2024) (Abdullah, Liu & Molinari, 2025).
Dado que o continuum oferece uma perspetiva abrangente, é possível evidenciar a importância dos cuidados integrados e adaptados a cada fase. Ultrapassando abordagens fragmentadas, o cuidado integrado propõe uma articulação contínua entre níveis de cuidados, serviços e recursos, assegurando a continuidade assistencial, com o objetivo de garantir qualidade, equidade e centralidade na pessoa.
Neste contexto, a Enfermagem assume um papel central na identificação das necessidades, na adaptação do plano de cuidados ao longo do continuum e na transição entre serviços e níveis de cuidados. O enfermeiro é ainda promotor da literacia em saúde, indispensável à tomada de decisão informada e participação ativa da pessoa no seu processo de saúde (Young et al, 2020).
Dos modelos de cuidados integrados, realça-se o “Patient Navigator” que surgiu como resposta à crescente complexidade dos percursos terapêuticos e à necessidade de reduzir barreiras no acesso. O enfermeiro com este papel atua de forma transversal em todas as fases do continuum, adaptando as suas intervenções às necessidades específicas de cada fase. A sua atuação favorece uma abordagem mais equitativa, ao assegurar que todas as pessoas, tendo em consideração os DSS e vulnerabilidades, recebem apoio integrado (National Cancer Institute, 2018) (Budde et al, 2022).
Este artigo identifica um conjunto de boas práticas para a prestação de cuidados integrados ao longo do continuum oncológico (Fig. 3), tendo em consideração os DSS.
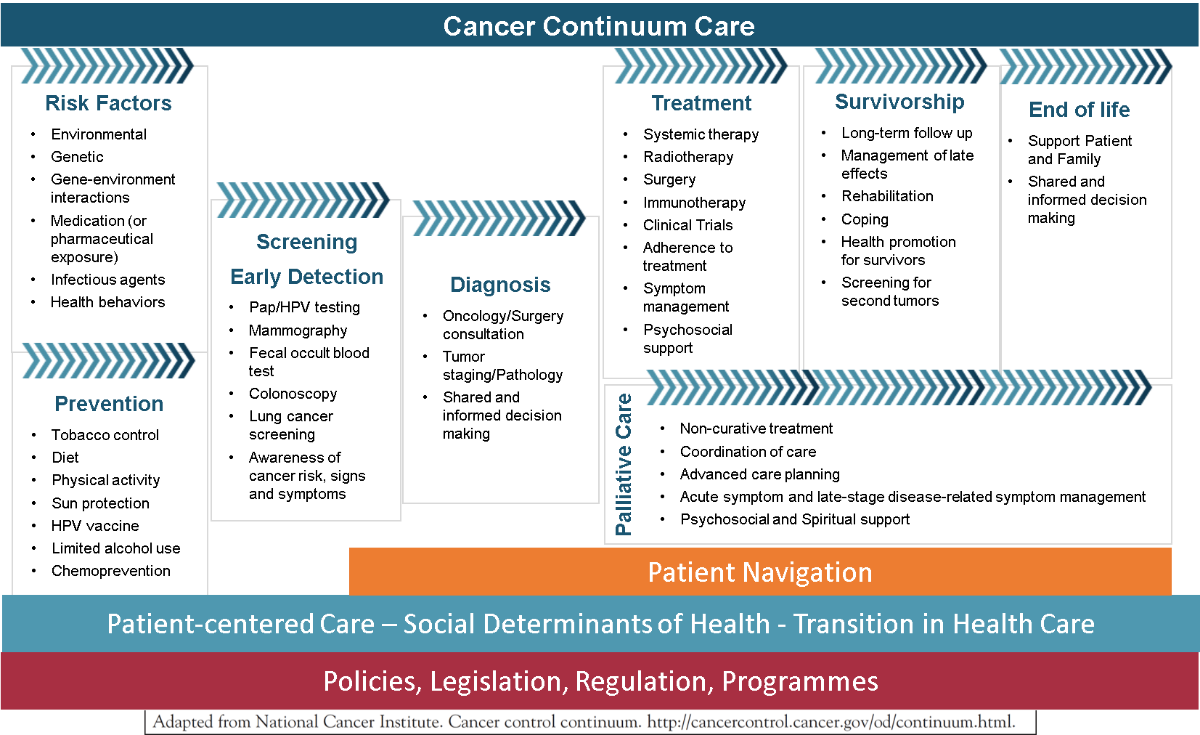
Fig. 3 – Cuidados ao longo do Continuum Oncológico
Para a avaliação dos DSS é essencial:
Para integrar os DSS no plano de cuidados deve-se:
Na fase de Prevenção estão incluídas intervenções para a redução do risco:
A fase de Rastreio e Deteção Precoce envolve programas populacionais e vigilância, orientada para grupos de risco, em que se deve:
Na fase do Diagnóstico os DSS podem causar atrasos no acesso aos cuidados. A intervenção do enfermeiro “Navigator” tem demonstrado eficácia ao:
Durante a fase do Tratamento, o papel do enfermeiro “Navigator” é fundamental no apoio contínuo, na gestão de sintomas, na adesão terapêutica e na coordenação multidisciplinar, ao:
A fase da Sobrevivência visa recuperar funcionalidade e autonomia através de:
Os Cuidados Paliativos devem ser integrados precocemente e coexistir com o tratamento. Por definição, este tipo de cuidados tem sempre em consideração as necessidades psicossociais de forma contínua, têm foco na dignidade e no sofrimento global, respeitando os valores e preferências da pessoa e família. É importante assegurar o acesso da população a estes cuidados, intervindo nos determinantes relacionados com o Sistema de Saúde, como a organização dos serviços e a existência de programas e políticas de saúde (Barbosa & Neto, 2010) (D’Alessandro, 2020).
O Fim de Vida constitui uma fase particularmente sensível da doença oncológica, caracterizada por elevada complexidade clínica, emocional, social e ética. Os DSS determinam o acesso e a qualidade dos cuidados, assim como a vivência da pessoa e da família neste período. O acesso a cuidados paliativos, centrados no conforto, dignidade e qualidade de vida no fim de vida, nem sempre é equitativo. A promoção da equidade no fim de vida exige políticas de saúde que reforcem os cuidados paliativos e apoiem os cuidadores informais (Barbosa & Neto, 2010) (D’Alessandro, 2020).
As boas práticas baseadas nos DSS identificadas contribuem para cuidados mais equitativos e centrados na pessoa com doença oncológica, reforçando o contributo da Enfermagem para melhores resultados em saúde ao longo do continuum.
REFERÊNCIAS
Abdullah, A., Liu, Z., & Molinari, M. (2025). From diagnosis to survivorship: the role of social determinants in cancer care. Cancers, 17(7), 1067.
Abreu, M. (2023). Determinantes sociais da saúde (Módulo 1, Lição 2). Projeto Platform for Global Health – Programa Formativo Saúde das Populações para um Futuro Sustentável. https://doi.org/10.48684/3JMB-B556
Barbosa, A., & Neto, I. (2010). Manual de cuidados paliativos. Lisboa: Faculdade de Medicina da Universidade de Lisboa.
Budde, H., Williams, G. A., Scarpetti, G., Kroezen, M., & Maier, C. B. (2022). What are patient navigators and how can they improve integration of care?.
D’Alessandro, M. P. S., Pires, C. T., Forte, D. N. … [et al.]. Manual de Cuidados Paliativos. São Paulo: Hospital Sírio Libanês; Ministério da Saúde; 2020.
Dahlgren, G., & Whitehead, M. (1991). Policies and strategies to promote social equity in health. Stockholm: Institute for future studies, 27(1), 4-41.
National Cancer Institute. (2018). Navigating the cancer continuum. National Institutes of Health.
National Cancer Institute. (n.d.). Cancer control continuum. National Institutes of Health. Recuperado em 27 de dezembro de 2025, de https://cancercontrol.cancer.gov/about-dccps/about-cc/cancer-control-continuum
Tucker-Seeley, R., Abu-Khalaf, M., Bona, K., Shastri, S., Johnson, W., Phillips, J., … & Hinyard, L. (2024). Social determinants of health and cancer care: an ASCO policy statement. JCO Oncology Practice, 20(5), 621-630.
Wright, L. M., & Leahey, M. (2012). Enfermeiras e famílias: Guia para avaliação e intervenção na família (5ª ed.). São Paulo, Brasil: Roca.
Young, A. M., Charalambous, A., Owen, R. I., Njodzeka, B., Oldenmenger, W. H., Alqudimat, M. R., & So, W. K. (2020). Essential oncology nursing care along the cancer continuum. The lancet oncology, 21(12), e555-e563.